Guider la pratique clinique
A l’appui des travaux de recherche de ces dernières décennies ayant démontré l’implication de désordres immunitaires dans les troubles neurologiques et psychiatriques, des équipes internationales (dont, pour la France, les équipes des Universités de Bordeaux et de Paris-Est-Créteil, avec la participation de la Fondation FondaMental), ont fait la revue des données scientifiques en faveur de l’existence d’une nouvelle forme clinique : la psychose auto-immune.
Le but : plaider en faveur de la reconnaissance de cette nouvelle entité clinique et décrire les éléments qui, en pratique quotidienne, doivent permettre aux psychiatres de reconnaître une psychose auto-immune, possible, probable, ou certaine. Les examens complémentaires qui peuvent étayer le diagnostic sont aussi décrits, ainsi que les approches thérapeutiques, à la fois psychiatriques et immunologiques, pour les cas probables et certains de psychoses auto-immunes. Leurs résultats ont été publiés dans le numéro d’octobre 2019 du Lancet Psychiatry.
«L’aboutissement de ce travail est majeur mais c’est une première étape.» Pr Marion Leboyer
Vers une distinction entre encéphalite et psychose auto-immune
Des données convergentes issues de la littérature neurologique et psychiatrique ont permis d’isoler des descriptions de patients répondant à trois critères :
- Ces patients présentent des troubles avec peu ou pas de symptômes neurologiques associés.
- Ils sont testés positifs pour la présence d’auto-anticorps neuronaux dirigés contre des récepteurs cérébraux (principalement des auto-anticorps contre le récepteur N-methyl-D-Asparte).
- Enfin, ils ont répondu à des immunothérapies.
Souvent considérés comme une forme atypique, atténuée ou légère d’encéphalite auto-immune, ces cas seraient toutefois suffisamment différents (cliniquement et biologiquement) des formes typiques d’encéphalite pour que l’on puisse faire l’hypothèse d’une nouvelle entité diagnostique, celle des psychoses auto-immunes.
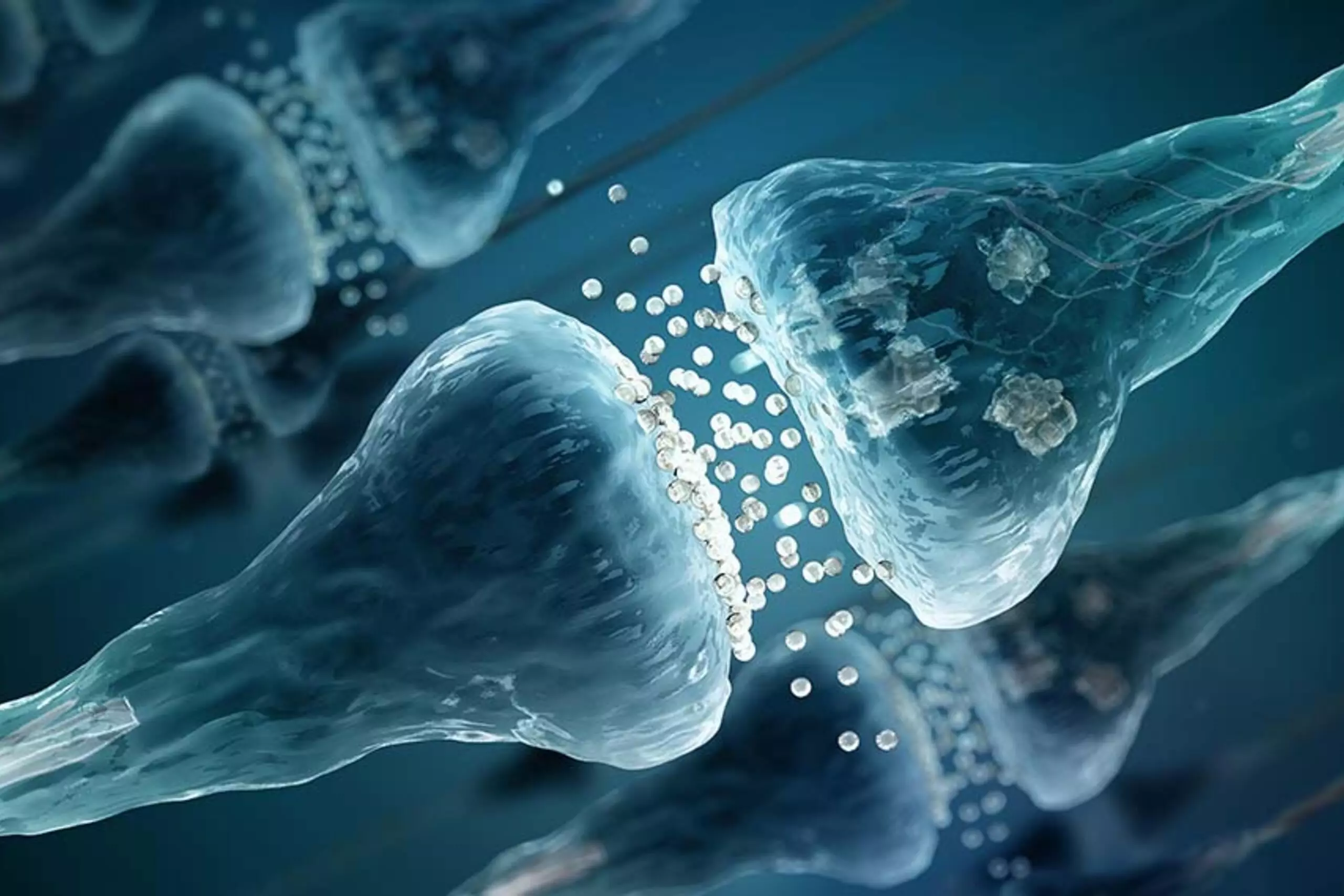
Illustration de la communication synaptique : la synapse désigne une zone de contact fonctionnelle qui s’établit entre deux neurones et permet la transmission d’information d’un neurone à l’autre grâce à l’action des neurotransmetteurs. Les autoanticorps NMDAR impliqués dans les psychoses autoimmunes perturbent le fonctionnement des neurotransmetteurs.
Le dosage des anticorps NMDAR (dans le sérum et dans le liquide céphalorachidien), des globules blancs, ou encore l’IRM et l’EEG (électroencéphalogramme) ne sont pas suffisamment spécifiques pour faire le diagnostic à l’heure actuelle. En revanche, des antécédents d’infection du système nerveux central pourraient être un indicateur de psychose auto-immune, déclenchant ainsi une réponse anormale du système immunitaire.
Pour Marion Leboyer, une des auteurs de l’étude, «Il nous faut encore progresser sur le plan diagnostique et thérapeutique. La technique actuelle de détection dans le sérum des auto-anticorps impliqués n’est pas suffisamment fiable. Elle doit encore être complétée par des méthodes de neuroimagerie moléculaire permettant de démontrer leur caractère pathogène. C’est l’objet d’une recherche en cours avec le Dr Laurent Groc. Enfin, il nous reste à évaluer l’efficacité des immunothérapies déjà utilisées, avec de très bons résultats, dans les encéphalites.«
Faire le diagnostic de la psychose auto-immune en pratique
Dans l’attente des progrès de la recherche et de l’identification d’un outil diagnostic fiable basé sur un marqueur biologique (la présence des auto-anticorps), les auteurs ont d’ores et déjà défini les critères diagnostiques applicables en pratique courante pour la psychose auto-immune.
Pour un diagnostic de psychose auto-immune possible, le patient doit présenter les symptômes psychotiques d’apparition soudaine (progression rapide de <3 mois) avec au moins un des éléments suivants:
- diagnostic actuel ou récent de tumeur
- trouble du mouvement (catatonie ou dyskinésie)
- réponse défavorable aux antipsychotiques, augmentant la suspicion de syndrome malin des neuroleptiques (rigidité, hyperthermie ou augmentation de la CPK)
- dysfonctionnement cognitif sévère ou disproportionné
- perte de conscience
- apparition de crises convulsives non expliquées par un trouble épileptique déjà connu
- dysfonctionnement du système nerveux autonome cliniquement significatif (fluctuation anormale et inattendue de la tension artérielle, de la température corporelle ou du rythme cardiaque)
Les immunothérapies comme approche thérapeutique prometteuse dans le traitement de la psychose auto-immune
La mise en évidence d’une psychose auto-immune fait appel à la fois aux équipes de psychiatrie, mais aussi de neurologie. Même si des antipsychotiques sont toujours utiles pour le traitement de la phase aiguë, ils doivent être maniés avec précaution chez ces patients, en raison des risques d’effets secondaires neurologiques (syndrome malin des neuroleptiques, symptômes extrapyramidaux…).
Basée sur le traitement de l’encéphalite auto-immune, l’immunothérapie, mais aussi les échanges plasmatiques, l’immunoabsorption, l’injection intraveineuse d’hémoglobine, le rituximab et les agents immunosuppresseur comme les corticoïdes, l’azathioprine, le méthotrexate le mycophénolate mofétil, pourraient constituer un panel thérapeutique prometteur. Toutefois, les données cliniques manquent encore et les auteurs restent encore prudents quant à leur utilisation dans le traitement de la psychose auto-immune. C’est tout l’enjeu des travaux de recherche à venir!
–-
Pour donner les moyens à la science d’améliorer la prise en charge des malades, faites un don à la Fondation FondaMental.
–-Source : Pollak TA et al. Autoimmune psychosis: an international consensus on an approach to the diagnosis and management of psychosis of suspected autoimmune origin. Lancet Psychiatry. 2019 Oct 24. pii: S2215-0366(19)30290-1. doi: 10.1016/S2215-0366(19)30290-1.